Tendinopatia del Tibiale Posteriore: riflessioni teorico-pratiche
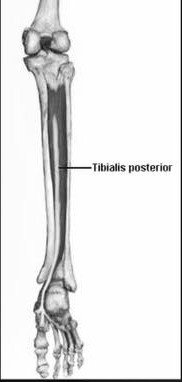
Ha una funzione fondamentale nel resistere e controllare lo stress in valgo del retropiede ed in abduzione dell’avampiede, nonché nel coadiuvare la tenuta dell’arcata plantare e compiere il movimento di inversione (Narvaez et al. 1997).
La disfunzione del tibiale posteriore (PTTD: Posterior Tibialis Tendon Disfunction) si può manifestare come tenosinovite, rottura parziale o completa del tendine o avulsione della sua inserzione distale.
L’incidenza della rottura del tendine del TP sembra essere maggiore rispetto a quella di qualsiasi altro tendine nel piede.
Le cause di questo evento includono anormalità congenite ed acquisite, non del tutto chiare, come la sindrome dello scafoide, artrite degenerativa, artrite reumatoide, artropatie sieronegative, lassità legamentosa generalizzata, diabete mellito, obesità, sovraccarico, degenerazione cartilaginea sottoastragalica e sindromi neurogeniche (Holmes e Mann 1992; Howitt et al. 2009; Feighan et al. 1999; Mosier et al. 1999; Downey et al. 1988).
La prevalenza delle disfunzioni del tibiale posteriore nella popolazione è approssimativamente del 3.3%, anche se le percentuali sono in crescita e spesso si tratta di persone con piede piatto (Narvaez et al. 1997; Kohls- Gatzoulis et al. 2009).
È una condizione caratterizzata dal dolore e disabilità della parte media e posteriore del piede che interessa soprattutto le donne dai 40 anni in poi; con una storia pregressa di trauma nel 50% dei casi, come un gradino mancato, cammino su suolo sconnesso o distorsione in eversione (Mann 1993).
È, inoltre, abbastanza frequente nei giovani calciatori, dato che nel gesto di calciare il pallone la caviglia è forzata in una eccessiva flessione plantare e pronazione, cosa che irrita il tendine come da conflitto con il malleolo mediale e lo predispone a successivi strappi o rotture nella porzione media (Manning et al. 2006; Chen et al. 1997).
Il meccanismo eziopatogenetico sembra essere un processo degenerativo-fibrotico, dell’entità muscolo-tendinea, causato da microtraumi ripetuti che scombinano la lineare organizzazione del collagene (Mosier et al. 1998; Mosier et al. 1999), accompagnato da un’insufficienza di apporto sanguigno.
È stata identificata un’area ipovascolarizzata, in prossimità del malleolo, che potrebbe alimentare questa teoria (Frey et al. 1990; Supple et al. 1992; Funk et al. 1986; Johnson 1983).
Un deficit del TP crea uno sbilanciamento con i suoi antagonisti, i peronei, che gradatamente fa collassare l’arco longitudinale del piede instaurando deformazioni quali: piede piatto, retropiede valgo e avampiede abdotto (Jacoby et al. 2008; Feighan et al. 1999).
C’è anche chi, in letteratura, attribuisce la causa della PTTD ad un’iperattivazione del peroneo breve stesso (Mizels et al. 1999).
Il tibiale posteriore con il peroneo lungo realizza una cinghia funzionale per la gestione dell’arco longitudinale del primo raggio
La prova di questa interazione è la connessione anatomica tramite fibre connettivali evidenziate alle dissezioni di reperti anatomici e alla RMN (Saffrian 1993; Sanal et al. 2010).
Un particolare curioso è che pur se il TP è riconosciuto come un elemento fondamentale per il mantenimento dell’arco longitudinale (Gazdag e Cracchiolo 1997), nei casi di sezione chirurgica del tendine non sempre si osserva un piede piatto (Mizel et al.1999; Yeap et al. 2001).
Bisogna fare una diagnosi differenziale, perché presentano una sintomatologia a volte sovrapponibile, con le seguenti patologie:
- distrazione del legamento deltoideo
- tendinopatia del flessore lungo comune delle dita
- tendinopatia del flessore lungo dell’alluce
- frattura da stress della tuberosità dello scafoide
- sindrome del tunnel tarsale.
La patologia ha carattere evolutivo ed è stata classificata per la prima volta da Johnson e Strom nel 1989, ripresa e completata poi da Myerson nel 1996, suddivisa in 4 stadi in ordine crescente di severità:
- Stadio I: il paziente riferisce dolore e gonfiore lungo il tendine, è in grado di sollevarsi sulla punta del piede, la deformità in piattismo è minima e l’articolazione sottoastragalica è mobile.
- Stadio II: il paziente riesce a stare con fatica sulla punta di un piede, ha un piede piatto pronunciato (correggibile passivamente) con valgismo del retro piede e abduzione dell’avampiede e conserva mobilità all’articolazione sottoastragalica.
- Stadio III: il paziente non riesce a sollevarsi su un piede, ha un piede piatto più severo (non correggibile passivamente) e la sottoastragalica diventa rigida.
- Stadio IV: come nella precedente, ma con un tilt in valgo dell’astragalo che induce la degenerazione anche dell’articolazione tibio-tarsica.
Il segno clinico definito “too many toes sign” [IMMAGINE 1] e l’impossibilità di compiere un sollevamento sulla punta per 10 volte, se non con l’ausilio di un sostegno, sono positivi (Churchill e Sferra 1998; Simonsen et al. 2006; Simpson e Howard 2009).
Il test del too many toes è positivo quando osservando il paziente posteriormente mentre è in posizione eretta bipodalica, dal lato affetto, per l’eccessiva pronazione, si evidenziano più dita dal profilo laterale del perone.
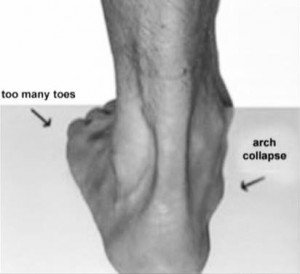 IMMAGINE 1
IMMAGINE 1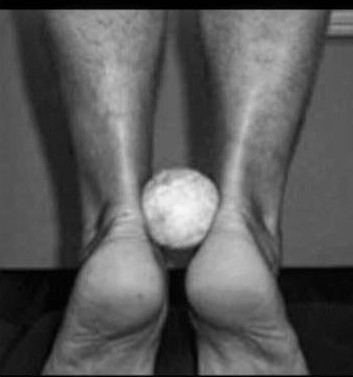 IMMAGINE 2
IMMAGINE 2 IMMAGINE 3
IMMAGINE 3 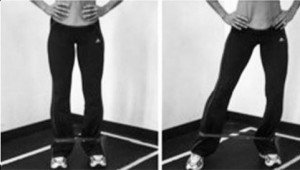 IMMAGINE 4
IMMAGINE 4Durante un’inversione attiva la digitopressione retromalleolare e lungo il decorso del tendine fino all’inserzione sul tubercolo scafoideo è altamente dolente.
Proposte pratiche per il trattamento conservativo presenti in letteratura (Yuill e MacIntyre 2010) fanno riferimento a
- sedute di ART (Active Release Technique), ovvero digitopressioni lungo il decorso muscolare mentre si chiede al paziente di portare attivamente il muscolo da una posizione di accorciamento ad una di allungamento;
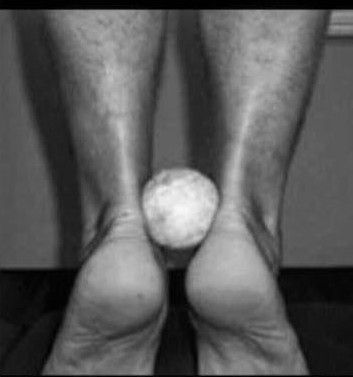
- sollevamento in punta di piedi con una pallina da tennis stretta tra i due malleoli interni [IMMAGINE 2];
- esercizi di stabilità: ponte su una gamba da supino, con o senza fitball, squat monopodalico e “clock squat” [IMMAGINE 3]: tale esercizio è stato proposto in letteratura (Star Excursion Balance Tests) (Olmsted et al. 2002) anche per valutare la propriocettività della caviglia in appoggio, in base alla distanza che la punta del piede sollevato riesce a raggiungere.
- rinforzo del medio gluteo, svolto con delle abduzioni e circonduzioni sul fianco o con camminata laterale con theraband [IMMAGINE 4].
Nel modelle delle catene miofasciali, un sovraccarico del TP si può instaurare per due motivi:
- i sistemi miofasciali a monte del TP partecipanti alla catena posteriore e/o spirale posteriore sono andati in retrazione facendo aumentare la tensione sugli elementi a valle;
- i muscoli antagonisti pronatori del piede sono iperattivati o retratti.
Ciò che differenzia le due eziopatogenesi è la posizione del piede. Nel primo caso, molto più raro come frequenza, il piede è posturato in supinazione; nel secondo caso, invece, è in iperpronazione (Colonna 2012).
Considerando appunto solamente il secondo quadro vista la presso che esclusiva presenza, può essere utile:
- allungare ed autotrattare la catena miofasciale spirale anteriore, in particolare: i muscoli peronieri e gli adduttori omolaterali [IMMAGINI 5 E 6]
- rinforzare i muscoli della catena miofasciale spirale posteriore, in particolare: i muscoli supinatori/varizzanti del piede ed abduttori/extrarotatori dell’anca. In merito ai primi sono molte (e molto noiose) le proposte presenti in letteratura. Nell’immagine 7 suggeriamo un esercizio forse poco conosciuto e svolto in condizioni di relativa instabilità monopodalica avente il sopracitato fine.
Si potrebbero fare altre utili riflessioni in termini di bendaggi funzionali e plantari ma esulano dallo scopo di questo post.
 IMMAGINE 5
IMMAGINE 5 IMMAGINE 6
IMMAGINE 6 IMMAGINE 7
IMMAGINE 7BIBLIOGRAFIA
Colonna S, Le Catene Miofasciali in Medicina Manuale. L’arto inferiore. Ed. Martina, 2012.