Legamento Sacro Tuberoso: considerazioni anatomo-cliniche
Introduzione
Per avere successo nel trattamento nelle disfunzioni delle pelvi e della colonna lombare bisogna avere una visione chiara della morfologia e funzione dei sistemi che connettono il femore, all’iliaco, al sacro e al rachide.
Per diventare un clinico esperto bisogna acquisire familiarità con l’anatomia clinica, cercando di capire i misteri dell’anatomia, della funzione umana ottimale e le fonti di disfunzione. Nel corso degli anni ho imparato che ci sono alcuni incroci anatomici che si prestano in particolare modo a disfunzioni, le quali se non correttamente interpretate e trattate, evolvono in lesioni.
Pur se presenti in letteratura (Radwan et al. 2014; Jandre e Macedo 2015; Sadler et al. 2017; Fasuyi et al. 2017) diversi lavori che connettono dal punto di vista eziopatogenetico gli ischiocrurali (IC) al rachide lombare e alla low back pain (LBP), eppure, non è largamente applicata la valutazione e nel caso di disfunzione il trattamento di questi sistemi miofasciali.
I risultati di alcune ricerche (Kim et al. 2013), sottolineano l’importanza non della valutazione in termini assoluti ma dell’asimmetrico coinvolgimento degli IC e dell’erettore spinale (ES) nell’eziopatogenesi del LBP.
Dal punto di vista delle catene miofasciali la maggior parte degli Autori (Denys- Struyf 1978, Stecco 1996; Mayer 2001; Bousquet 2002; Colonna 2006) concorda sulla sinergica partecipazione degli IC e dell’ES a molti movimenti del corpo umano, tra questi, soprattutto alla flessione del tronco. Eppure, non è molto approfondita la congiunzione anatomica tra queste due strutture miofasciali.
L’anello di congiunzione è rappresentato dal Legamento Sacro Tuberoso (LST), struttura anatomica poco conosciuta e spesso trascurata. Di seguito approfondiremo questa struttura dal punto di vista anatomico e funzionale
Considerazioni Anatomiche
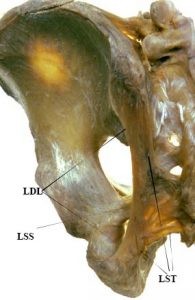
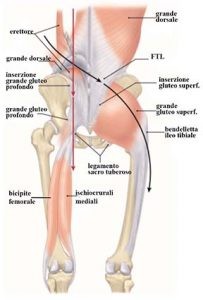
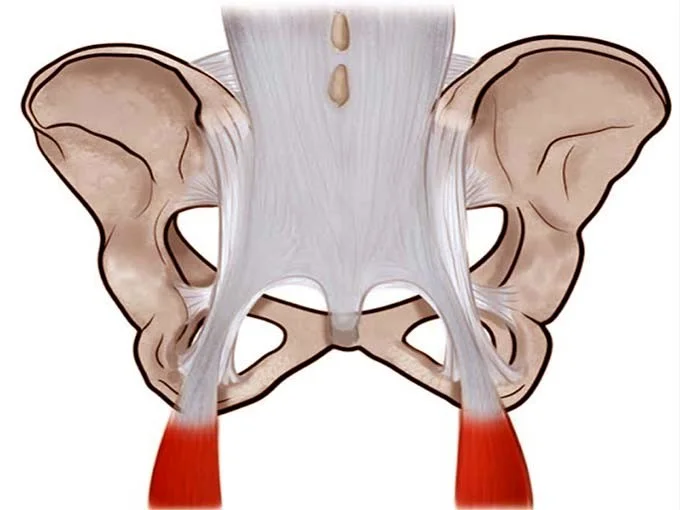
Il LST si estende tra il sacro e la tuberosità ischiatica. Forma il confine mediale del grande e piccolo forame ischiatico ed è strettamente correlato ai muscoli circostanti tra cui il grande gluteo, il piriforme e il capo lungo del bicipite femorale (BF) (Standring 2008). A causa delle sue numerose connessioni con strutture ossee e dei tessuti molli circostanti, il ST ha potenzialmente un ruolo complesso nel cingolo pelvico.
L’inserzioni del LST sono diverse. A livello prossimale, l’ampia base del LST si attacca alla spina iliaca posteriore superiore, al legamento dorsale lungo, con cui si mescola parzialmente, ai legamenti ileo sacrali trasversi inferiori, ai tubercoli sacrali inferiori e margini laterali della parte inferiore del sacro e superiore del coccige (Loukas et al. 2006; Standring, 2008) (fig. 1).
Prossimalmente, la relazione tra il LST e il legamento dorsale lungo è ancora poco conosciuta.
Dai siti di inserzione prossimale le fibre del LST si dirigono infero-lateralmente, convergendo per formare una banda stretta che si espande subito dopo per inserirsi nel margine mediale della tuberosità ischiatica (Palastanga et al. 2006; Standring, 2008) con delle fibre che si continuano nel tendine bicipitale.
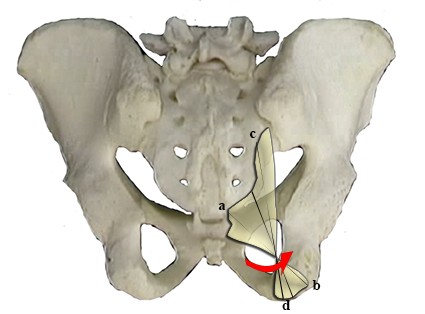
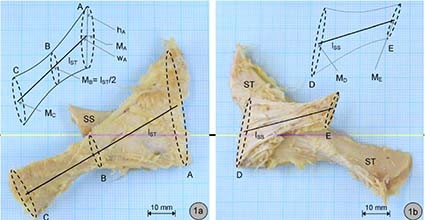
Hammer et al. (2009) hanno anche descritto inserzioni specifiche di due parti distinte del LST; le fibre superiori della porzione sacrale si inseriscono inferiormente alla tuberosità ischiatica (fig. 2 – fibre c-d) , mentre la porzione infero- mediale dell’inserzione sacrale si inserisce nella porzione supero-laterale della tuberosità ischiatica (fig. 2 – fibre a-b). L’aspetto a spirale del legamento è probabilmente il risultato di forze di trazione esercitate sul bacino (Hammer et al., 2009) e significa che il legamento è più grande alle sue estremità che nella sua porzione mediana (Palastanga et al., 2006). Come se fossero due legamenti distinti con due funzioni diverse che si incrociano dove la struttura si restringe.
Questa particolare morfologia di avvolgimento a spirale la ritroviamo anche in altre strutture legamentose del corpo umano, quale i legamenti crociati del ginocchio (Strocchi et al. 1992). Questo implica che, come nei crociati del ginocchio, è possibile che le differenti parti, quella più verticale e quella che tende più all’orizzontale, del LST vengano interessate dal carico in momenti differenti (van Wingerden et al. 1993).
Proprio per queste particolarità, è generalmente accettato che il LST presenta una forma triangolare a spirale (Palastanga et al., 2006). Più recentemente, questa descrizione bidimensionale è stata incrementata attraverso la modellazione 3D con il legamento ritratto come un “bifrustum contorto” cioè due coni con tre piani ellittici (fig. 3): origine, centro e inserzione) (Hammer et al., 2009). Diversi studi hanno esplorato le caratteristiche morfometriche della STL, concentrandosi principalmente sulla sua lunghezza e larghezza. La lunghezza media varia da 6,4 a 9,4 cm (Hammer et al. 2009; Lai et al., 2017; Seizeur et al. 2005); la larghezza è stata valutata in tre diversi punti, tra cui la sua origine (1,8-9,2 mm), il punto medio (1,0-4,5 mm) e l’inserimento distale (1,6- 7,5 mm).
Hammer et al. (2009) hanno anche riferito che la larghezza di LST e la lunghezza erano maggiori nelle donne, mentre l’area della sezione trasversale era maggiore negli uomini.
Ischiocrurali
In letteratura (Martin 1968; Gray 1995, p.668) è riportato che molte fibre del BF passano nel LST (fig. 4); una caratteristica interessante dal punto di vista filogenetico, dal momento che il sacro e la parte posteriore dell’ileo sono le primitive inserzione nei mammiferi del bicipite femorale, mentre la tuberosità ischiatica è un’inserzione secondaria; quindi, il legamento rappresenta, almeno in parte, resti primitivi (vestigia) del tendine prossimale del BF. Ad esempio, in alcuni quadrupedi, quali il cavallo, il bicipite femorale presenta due componenti, di cui la principale si inserisce sul sacro.
Vleeming et al. (1989) studiando un gruppo di 23 cadaveri (46 campioni) riscontrano la fusione tra LST e il BF nel 48% (11/23) degli individui e nel 38% (17/46) dei campioni. La disparità nelle percentuali è dovuta al fatto che sei individui (cinque dei quali di sesso femminile) presentavano una connessioni bilaterale e cinque una connessione solo unilaterale tra LST e BF.
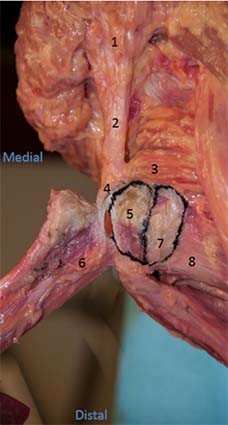 fig. 5 – visione postero-laterale di reperto destro dopo asportazione del GG: 1 – Sacro, 2 – LST, 3 – gemello inferiore, 4 – connessione tendine congiunto con LST, 5 – footprint tendine congiunto, 6 – tendine congiunto (staccato e ribaltato), 7 – SM footprint, 8 – quadrato del femore (da Philippon et al. 2015)
fig. 5 – visione postero-laterale di reperto destro dopo asportazione del GG: 1 – Sacro, 2 – LST, 3 – gemello inferiore, 4 – connessione tendine congiunto con LST, 5 – footprint tendine congiunto, 6 – tendine congiunto (staccato e ribaltato), 7 – SM footprint, 8 – quadrato del femore (da Philippon et al. 2015)Più recentemente, Sato et al. (2012), hanno intrapreso uno studio di dissezione e istologia in 28 campioni da 14 cadaveri per esaminare l’inserzione prossimale degli IC. I risultati confermano che la porzione posteriore del BF era “ampiamente collegata” al LST in tutti i 20 campioni; inoltre, interessante notare che in 3 su 20 (15%) reperti, la maggior parte delle fibre LST sembravano fondersi esclusivamente con il tendine BF, senza alcun connessione alla tuberosità ischiatica. La connessione apparentemente robusta del complesso del legamento-tendine è stata confermata istologicamente, senza alcuna separazione dei tessuti rilevati.
Il muscolo semitendinoso (ST) presentano un’inserzione propria, di forma triangolare, direttamente sulla tuberosità ischiatica, e un’inserzione comune con il BF attraverso il tendine congiunto (Philippon et al. 2015) (fig. 5). Il semimembranoso (SM) si inserisce antero-medialmente al tendine congiunto.
Alcune delle fibre del LST si estendono fino alla superficie mediale della tuberosità ischiatica formando il processo falciforme membranoso che si trova proprio nel profondo del canale pudendo. I risultati di Loukas et al. (2006) mostrano che il processo falciforme ha due diversi siti di attacco prossimale: 1) la fascia otturatoria (69%) e un’espansione alla fossa ischiocrurale (18%) che serve per connettere la STL; 2) la fascia otturatoria e il legamento anococcigeo attraverso il suo aspetto mediano. Il processo falciforme è una parte membranosa, non legamentosa della STL e questa caratteristica morfologica è considerata come un contributo all’eziologia della costrizione del nervo pudendo (Robert et al. 1998).
Un recente studio (Kieser et al. 2017), utilizzando dissezioni cadaveriche, riscontra una certa asimmetria morfologica tra i due LST, sinistro e destro, del corpo umano.
Potrebbe essere utile verificare se la componente del ST che partecipa al tendine congiunto si continua con la componente sagittale del LST e la componente del BF con la componente obliqua. Ciò giustificherebbe anche da un punto di vista muscolare le due funzioni del LST precedentemente esposte.
Grande Gluteo (GG)
E’ sto riportato che il LST si fonde posteriormente con le fibre inferiori del GG. Tuttavia, non sono disponibili dati che riportano l’entità di queste fusioni/allegati o il livello di frequenza con cui questi allegati vengono osservati (Standring 2008; Vleeming et al. 1989a).
Barker et al., (2014) affermano che tutti gli 11 campioni (6 cadaveri, 2 femmine, 4 maschi, età 54-90 anni) sezionati nel loro studio incentrati sulla biomeccanica del GG, hanno mostrato un’inserzione muscolare del GG sulla superficie posteriore del LST. Sebbene le dimensioni della connessione tra queste strutture non siano state quantificate, questa connessione è stato stimato essere 4,2 (intervallo 1-9) cm2. La capacità media stimata della forza di questa interazione è pari a 207 N, contribuendo al 23,5% delle forze di compressione generate dal GG attraverso il SIJ.
Piriforme
La parte superiore della superficie pelvica del LST, simile al GG, può essere un sito di inserzione per il muscolo piriforme (Standring, 2008). In letteratura sono pochi i dati a riguardo della natura di questa connessione. Ravindranath et al. (2008) si riferiscono ad un muscolo accessorio di piriforme presente in tre cadaveri (maschio, adulto), con le fibre connesse al LST, così come la fascia sovrastante il gluteo medio in uno. L’estensione dell’inserzione non è ben descritta o misurata e le immagini che accompagnano l’articolo sono difficili da decifrare. Tuttavia, il muscolo accessorio stesso misurava 2- 3 cm di larghezza, indicando una piccola connessione rispetto alla dimensione complessiva del legamento.
Un altro studio (Arifoglu et al. 1997) in cui è stato utilizzato un cadavere maschile (63 anni) ha mostrato una variante nel muscolo piriforme, che si presentava con due ventri. Solo il ventre inferiore, rappresentata come la componente più piccola, proveniva dal LST, implicando una interazione muscolare con il legamento. In un documento di revisione, Smoll et al. (2010) riportano un connessione tra piriforme e LST, ma non forniscono dati, né riferimenti da cui derivano tali informazioni.
Fascia toraco-lombare (FTL)
Due studi di dissezione forniscono dati sulla relazione tra LST e la FTL. Uno studio (Loukas et al. 2008) ha esaminato gli strati della fascia toracolombare in 40 cadaveri imbalsamati (22 femmine, 18 maschi, età 59-84 anni). I risultati indicano una possibile connessione tra LST e lo strato posteriore della FTL , ma non è chiaro se la fascia si attacca al legamento o si trova nelle vicinanze. In 10 cadaveri imbalsamati (6 maschi, 4 femmine, 65-90 anni), Vleeming et al. (1995) hanno sezionato gli strati della fascia toraco-lombare e notato le sue connessioni con la STL; le fibre dello strato profondo della fascia sono continue con il legamento.
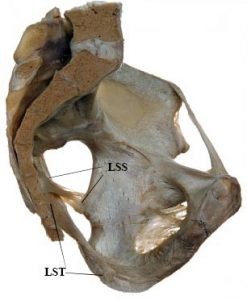
Legamento sacrospinoso (LSS)
Il LST e il LSS hanno una stretta connessione, in particolare nel sito di inserzione combinata sul bordo laterale del sacro (Standring, 2008; Vleeming et al. 2002) (fig. 1). Il LSS è profondo e anteriore al LST, e le fibre superiori della componente mediale del SSL si fondono con il LST a livello sacrale (Standring, 2008). Più specificamente, questi legamenti sono fisicamente connessi ad una distanza mediana di 15,5 mm (range 6 – 36 mm) dalla spina ischiatica (Florian-Rodriguez et al., 2016).
A prescindere dal dubbio sul loro ruolo il LST e il LSS sono moderatamente correlati rispetto al loro volume e all’area della sezione trasversale all’origine (p <0,001, r = 0,58 per il volume e 0,55 per l’area della sezione trasversale) (Hammer et al. 2009) ).
Nervo pudendo
Non c’è conferma che il nervo pudendo e l’arteria abbiano una connessione funzionale con l’STL. Tuttavia, numerosi studi clinici hanno evidenziato la relazione tra queste strutture e suggeriscono che il LST possa diventare una causa della sindrome da intrappolamento del nervo pudendo. Secondo Robert al. (1998), il nervo pudendo è potenzialmente compresso in tre siti: tra il LST e il LSS, nel canale pudendo e attorno al processo falciforme. Il processo falciforme ha una relazione intima con il nervo pudendo e secondo Loukas et al. (2006) la morfometria e i siti di attacco del processo falciforme determinano il diametro del canale pudendo.
Vascolarizzazione e innervazione
In un recente studio di Lai et al. (2017), è stato descritto l’apporto arterioso del LST sulla base dei risultati di 21 emipelvi (16 cadaveri, 8 maschi). Riferiscono che il LST non è fornito esclusivamente dall’arteria glutea inferiore come precedentemente descritto, piuttosto, sia l’arteria glutea inferiore che quella superiore (rami coccigei) attraversano il LST, in diversi posizioni vicine alla tuberosità ischiatica.
Una descrizione istologica delle terminazioni nervose presenti nel LST è stata riportata in due studi (Sato et al. 2012; Varga et al. 2008). Varga et al. (2008) hanno esaminato la presenza di fibre nervose nel LST e nel LSS, per valutare se questi legamenti hanno un ruolo propriocettivo oltre alla loro funzione meccanica proposta. Questo studio ha rivelato l’esistenza di terminazioni nervose sensoriali, classificate come simili ai recettori di tipo Ruffini, in entrambi i legamenti. Le terminazioni nervose erano più concentrate vicino alla tuberosità ischiatica, in particolare nella LST, ma le loro densità non erano quantificate.
Funzione
Funzionalmente, è stato suggerito che sia il LST che il LSS limitano il movimento sacrale sulle ossa iliache, resistendo alla nutazione del sacro (Slocumb e Terry, 1926, Vleeming et al. 2007). Recentemente Hammer et al. (2009) hanno messo in discussione questa idea, ipotizzando che LSS e il LST possano avere funzioni opposte. A causa della sua morfologia spirale, il tensionamento del LST è probabile che sollevi l’ischio in relazione all’osso sacro, mentre la tensione del LSS abbassi l’ischio. Oltre al loro ruolo sull’ASI, l’STL e l’SSL contribuiscono ai definire i confini del grande e piccolo forame ischiatico (Roshanravan et al., 2007).
Questa connessione associa morfologicamente e funzionalmente gli IC all’articolazione sacroiliaca, quindi il LST fornisce un collegamento neurofisiologico tra la colonna vertebrale, la pelvi e gli arti inferiori (Vleeming et al. 1989a; Vleeming et al. 1989b; Alderink, 1991; Varga et al. 2008;).
Benché lontani dal fornire prove conclusive, alcuni studi clinici hanno collegato la normale funzione degli IC al miglioramento della stabilità sacro-iliaca ( Cibulka et al. 1986),inoltre, la disfunzione sacroiliaca è stata associata alla debolezza del grande gluteo (van Wingerden et al. 1997; van Wingerden et al 2004)
Il LST è chiaramente una componente significativa nell’unire i sistemi miofasciali degli arti inferiori alla parte superiore del corpo.
I ruoli del LST nel limitare il movimento sacrale e nell’assistere la stabilizzazione pelvica sono derivati da studi di biomeccanica
Diversi studi relativi alla LST hanno valutato il ruolo di questo legamento sulla biomeccanica pelvica in un numero variabile di campioni cadaverici (Abdelfattah and Moed, 2014; Shobeiri et al. 2000; Slocumb and Terry, 1926; Varga et al., 2008; Vleeming et al. 1996; Vleeming et al., 1989b; Vrahas et al. 1995).
In due studi il LST è stato concepito per limitare il movimento pelvico. Questa osservazione è stata supportata da risultati che hanno mostrato un aumento della nutazione sacrale dopo aver sezionato entrambi i legamenti ischiatici (Slocumb e Terry 1926) e aumentato la tensione di questo legamento quando la nutazione sacrale è stata indotta esternamente (Vleeming et al. 1989).
L’influenza limitata del LST sull’integrità pelvica, riscontrata da alcuni lavori (Abdelfattah e Moed 2014; Vrahas et al. 1995) potrebbe essere correlata a restrizioni del protocollo sperimentale. Nelle condizioni sperimentali utilizzate, le pelvi sono state testate in una posizione che simula la posizione bilaterale con un carico esterno applicato sull’osso sacro o sulle vertebre lombari. Una postura bilaterale, in vivo, è sostenuta e controllata da muscoli posturali, tra cui il bicipite femorale, il gluteo massimo e lo strato posteriore della FTL, che sulla base di modelli computazionali e test biomeccanici contribuiscono anche alla stabilità pelvica (Pel et al., 2008). Poiché il LST è intimamente connesso a questi muscoli, la sua funzione sarà probabilmente influenzata dalla loro attività e non esclusivamente determinata dalle sue proprietà meccaniche. Quindi questo legamento possiamo considerarla come struttura dinamizzata dalla contrazione muscolare che ne prendono connessione.
Questa ipotesi è parzialmente dimostrata da Vleeming et al. (1989) che caricando il LST da una direzione latero-caudale, simulando le azioni del bicipite femorale e dei muscoli del grande gluteo ha riscontrato un aumento delle forze di compressione dell’articolazione sacroiliaca.
Altri risultati suggeriscono cambiamenti nella deformazione pelvica (Vukicevid et al., 1991), rigidità pelvica (Vrahas et al., 1995) e lussazione della sinfisi pubica e/o dell’articolazione sacroiliaca (Varga et al., 2008) tra pre e post rimozione del LST.
Catene Miofasciali
Dal punto vista delle catene mio fasciali la continuità tra IC, GG e FTL fa si che il sacro possa essere paragonabile ad una rotula. Precisamente, come nel ginocchio il quadricipite (o se si vuole pentacipite) inserendosi sul bordo superiore della rotula, con delle fibre che scavalcano la rotula per continuarsi con il tendine (legamento) rotuleo, permettono l’estensione del ginocchio, gli IC e GG con parte delle fibre si inseriscono sul sacro e parte che scavalcano il sacro e attraverso la FTL si continuano nell’erettore e nel grande dorsale permettono l’estensione e la rotazione del tronco. Le due componenti del LST potrebbero partecipare a due funzioni diverse: le fibre più verticali partecipare all’estensione del tronco connettendosi all’erettore (fig. 6 frecce rosse); la componente più obliqua se attivata bilateralmente partecipano all’estensione, se, invece, attivata singolarmente, potrebbe alla rotazione del tronco connettendosi al grande dorsale (fig. 6 frecce nere). Questa seconda funzione andrebbe a rinforzare la già accertata funzione sviluppata dalla connessione tra GG e gran dorsale (Janda 1964; Vleeminget al. 1995; Brugger 2000; Barker et al. 2004 ).
La componente verticale del LST, che Vleeming et al. (1996) propone di chiamare legamento tubero iliaco, andrebbe a rinforzare il ruolo del legamento dorsale lungo con cui è strettamente connesso, il quale è a sua volta è strettamente connesso con l’erettore e la componente posteriore della FTL (Vleeming et al. 1996).
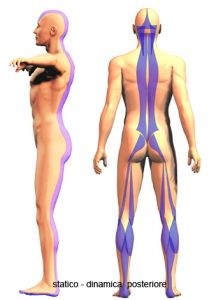
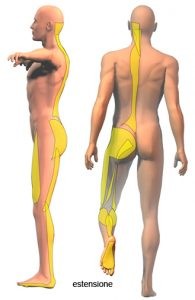
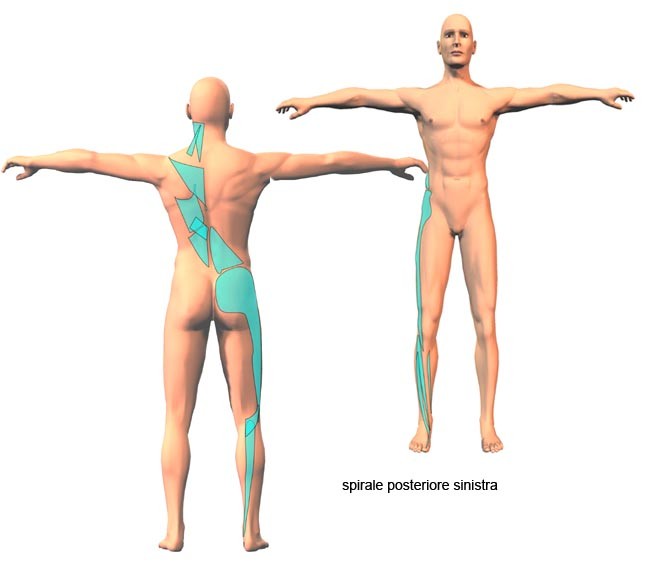
La componente verticale del LST fa si che gli IC insieme all’erettore entrino in un’unica concatenazione che nel nostro modello di catene abbiamo definito statica dinamica posteriore (fig. 7) quando lavora in ortostatismo e di flessione quando viene utilizzata in clinostatismo (fig. 8). La componente obliqua potrebbe entrare a fare parte della catena spirale posteriore (fig. 9).
Conclusioni
Il LSP è una struttura importante per la gestione del movimento del sacro all’interno del cingolo delle ossa iliache. Attraverso di esso il bicipite femorale può condizionare il movimento di nutazione del sacro.
Il LST potrebbe partecipare ad alcuni movimenti, quali la flessione o la rotazione del tronco, permettendo di trasportare la tensione dei muscoli dell’arto inferiore, soprattutto del bicipite femorale, mettendo in connessione diretta, quindi scavalcando il sacro, gli ischiocrurali con l’erettore spinale e i muscoli rotatori superficiali, quali il grande dorsale, connessi alla fascia toracolombare.
La valutazione della tensione potrebbe aiutare ad individuare le catene miofasciali iper programmate; il suo trattamento potrebbe aiutare a ridurre le disfunzioni, fonte di LBP, determinate dalla iper programmazione delle catene dell’arto inferiore.
Bibliografia
Abdelfattah A, Moed BR. Ligamentous contributions to pelvic stability in a rotationally unstable open-book injury: a cadaver study. Injury 2014; 45:1599-1603.
Arifoglu Y, Sürücü H, Sargon M, Tanyeli E, Yazar F. Double superior gemellus together with double piriformis and high division of the sciatic nerve. Surg Radiol Anat 1997; 19:407- 408.
Barker PJ, Briggs CA, Bogeski G. Tensile transmission across the lumbar fasciae in unembalmed cadavers: effects of tension to various muscular attachments. Spine (Phila Pa 1976.) 2004; 29, 129–138.
Bousquet L. Le catene muscolari. Vol I, Seconda Edizione. 2002 Marrapese Editore. Roma.
Brugger A.. Textbook of the functional disturbances of the movement system. 2000 Zollikon/Benglen, Switzerland: Briigger-Verlag
Cibulka MT, Rose SJ, Delitto A, Sinacore DR. Hamstring muscle strain treated by mobilizing the sacroiliac joint. Phys Ther 1986;66:1220–3
Colonna S. Le Catene Miofasciali in Medicina Manuale. Il Rachide. 2006 Edizioni Martina. Bologna.
Denys- Struyf G: Les chaînes musculaires et articulaires 1ère édition en par la SBO&RTM, Société Belge d’Ostéopathie et de Recherche en Therapie Manuelle, 1978 Maloine
Fasuyi FO, Fabunmi AA, Adegoke BOA. Hamstring muscle length and pelvic tilt range among individuals with and without low back pain. J Bodyw Mov Ther. 2017 Apr;21(2):246-250.
Florian-Rodriguez ME, Hare A, Chin K, Phelan JN, Ripperda CM, Corton MM. Inferior gluteal and other nerves associated with sacrospinous ligament: a cadaver study. Am J Obstet Gynecol 2016; 215:646.e641-646.e646.
Hammer N, Steinke H, Slowik V, Josten C, Stadler J, Böhme J, Spanel-Borowski K. The sacrotuberous and the sacrospinous ligament – A virtual reconstruction. Ann Anat 2009; 191:417-425.
Janda V. Movement patterns in pelvic and thigh region with special reference to pathogenesis of vertebrogenic disturbances. 1964 Thesis. Charles University, Prague.
Jandre Reis FJ, Macedo AR. Influence of Hamstring Tightness in Pelvic, Lumbar and Trunk Range of Motion in Low Back Pain and Asymptomatic Volunteers during Forward Bending. Asian Spine J. 2015 Aug;9(4):535-40.
Kieser DC, Leclair SCJ, Gaignard E. Asymmetric sacrotuberous and sacrospinous ligament. Int J Anat Var. 2017;10(4):71-2
Kim MH, Yoo WG, Choi BR. Differences between two subgroups of low back pain patients in lumbopelvic rotation and symmetry in the erector spinae and hamstring muscles during trunk flexion when standing. J Electromyogr Kinesiol. 2013 Apr;23(2):387-93
Lai J, du Plessis M, Wooten C, Gielecki J, Tubbs RS, Oskouian RJ, Loukas M. The blood supply to the sacrotuberous ligament. Sur Radiol Anat. 2017 Sep;39(9):953-959.
lderink GJ. The sacroiliac joint: review of anatomy, mechanics, and function. J of Orthop Sports Phys Ther 1991; 13:71-84.
Loukas M, Louis RG, Jr., Hallner B, Gupta AA, White D. Anatomical and surgical considerations of the sacrotuberous ligament and its relevance in pudendal nerve entrapment syndrome. Surg Radiol Anat 2006; 28:163-169.
Loukas M, Shoja MM, Thurston T, Jones VL, Linganna S, Tubbs RS. Anatomy and biomechanics of the vertebral aponeurosis part of the posterior layer of the thoracolumbar fascia. Surg Radiol Anat 2008; 30:125-129.
Martin B. The origins of the hamstring muscles. J Anat 1968; 102:345.
Myers TW. Anatomy trains: myofascial meridians for manual and movement therapists. 2nd ed. New York: Churchill Livingstone; 2009
Pel JJM, Spoor CW, Pool-Goudzwaard AL, van Dijke GAH, Snijders CJ. Biomechanical analysis of reducing sacroiliac joint shear load by optimization of pelvic muscle and ligament forces. Ann Biomed Eng 2008; 36:415-424.
Philippon MJ, Ferro FP, Campbell KJ, Michalski MP, Goldsmith MT, Devitt BM, Wijdicks CA, LaPrade RF. A qualitative and quantitative analysis of the attachment sites of the proximal hamstrings. Knee Surg Sports Traumatol Arthrosc 2015; 23:2554-2561
Radwan A, Bigney KA, Buonomo HN, Jarmak MW(1), Moats SM, Ross JK, Tatarevic E, Tomko MA. Evaluation of intra-subject difference in hamstring flexibility in patients with low back pain: An exploratory study. J Back Musculoskelet Rehabil. 2015 28: 61–66
Ravindranath Y, Manjunath K, Ravindranath R. Accessory origin of the piriformis muscle. Singapore Med J. 2008; 49:217.
Robert R, Prat-Pradal D, Labat J, Bensignor M, Raoul S, Rebai R, Leborgne J, Lardoux M, Thiodet J. 1998. Anatomic basis of chronic perineal pain: role of the pudendal nerve. Surg Radiol Anat 20:93-98.
Sadler SG, Spink MJ, Ho A, De Jonge XJ, Chuter VH. Restriction in lateral bending range of motion, lumbar lordosis, and hamstring flexibility predicts the development of low back pain: a systematic review of prospective cohort studies. BMC Musculoskelet Disord. 2017 May 5;18(1):179.
Sato K, Nimura A, Yamaguchi K, Akita K. Anatomical study of the proximal origin of hamstring muscles. J Orthopa Sci : official journal of the Japanese Orthopaedic Association 2012; 17:614-618.
Seizeur R, Forlodou P, Person H, Morin JF, Sénécail B. 2005. The morphometric study of the sacrospinal and sacrotuberal ligaments correlated with the morphometry of the pelvis. Sur Radiol Anat 27:517-523.
Shobeiri AS, Elkins TE, Thomas KA. Comparison of sacrospinous ligament, sacrotuberous ligament, and o polypropylene suture tensile strength. J Pelvic Surg 2000; 6:261-267.
Slocumb L, Terry RJ. Influence of the sacrotuberous and sacrospinous ligaments – In limiting movements at the sacroiliac joint. J Am Med Assoc 1926; 87:307-309.
Smoll NR. 2010. Variations of the piriformis and sciatic nerve with clinical consequence: a review. Clin Anat 23:8-17.
Standring S. Pelvic Girdle and Lower Limb In: Standring S, editor. Gray’s Anatomy: The anatomical basis of clinical practice. Atlanta Georgia, USA: 2008 Churchill Livingstone, 1366.
Stecco L: La manipolazione neuroconnettivale. Editore Marrapese, 1996 Roma
Strocchi R, de Pasquale V, Gubellini P, Facchini A, Marcacci M, Buda R, Zaffagnini S, Ruggeri A. The human anterior cruciate ligament: histological and ultrastructural observations. J Anat. 1992 Jun;180 ( Pt 3):515-9.
Vahas M, Hern TC, Diangelo D, Kellam J, Tile M. Ligamentous contributions to pelvic stability. Orthopedics 1995; 18:271-274.
van Wingerden JP, Vleeming A, Buyruk HM, Raissadat K. Stabilization of the sacroiliac joint in vivo: verification of muscular contribution to force closure of the pelvis. Eur Spine J 2004;13:199–205
van Wingerden JP, Vleeming A, Kleinrensink GJ, Stoeckart R. In Vleeming A, Mooney V, Snijders CJ, Dorman TA, Stoeckart R, editors. editors. Movement, stability and low back pain: the essential role of the pelvis 1997. New York: Churchill Livingstone; 207–10.
van Wingerden JP, Vleeming A, Snijders CJ, Stoeckart R. A functional-anatomical approach to the spine-pelvis mechanism: interaction between the biceps femoris muscle and the sacrotuberous ligament. Eur Spine J. 1993 Oct;2(3):140-4.
Varga E, Dudas B, Tile M. Putative proprioceptive function of the pelvic ligaments: biomechanical and histological studies. Injury 2008; 39:858-864.
Vleeming A, Mooney V, Stoeckart R, ScienceDirect. Movement, stability & lumbopelvic pain: integration of research and therapy: Churchill Livingstone Elsevier Edinburgh 2007.
Vleeming A, Pool-Goudzwaard AL, Hammudoghlu D, Stoeckart R, Snijders CJ, Mens JM. The function of the long dorsal sacroiliac ligament: its implication for understanding low back pain. Spine (Phila Pa 1976). 1996 1;21(5):556-62.
Vleeming A, Pool-Goudzwaard AL, Stoeckart R, Wingerden JP, Snijders CJ. The posterior layer of the thoracolumbar fascia. Its function in load transfer from spine to legs. Spine (Phila Pa 1976.) 1995; 20, 753–758
Vleeming A, Stoeckart R, Snijders CJ. The sacrotuberous ligament: a conceptual approach to its dynamic role in stabilizing the sacroiliac joint. Clin Biomech 1989a; 4:201- 203.
Vleeming A, Van Wingerden JP, Snijders CJ, Stoeckart R, Stijnen T. Load application to the sacrotuberous ligament; influences on sacroiliac joint mechanics. Clin Biomech 1989b; 4:204-209.
Vukicevid S, Marusic A, Stavljenic A, Vujicic G, Skavic J, Vukicevic D. 1991. Holographic analysis of the human pelvis. Spine 16:209-214.
Willard FH, Vleeming A, Schuenke MD, Danneels L, Schleip R. The thoracolumbar fascia: anatomy, function and clinical considerations. J Anat. 2012 Dec;221(6):507-36.