Instabilità di spalla: quali muscoli rinforzare?
a cura di: Saverio Colonna, Dir. Spine Center, Scuola di Osteopatia OSCE
Introduzione
Prima di addentrarci in modo specifico nell’argomento è opportuno specificare cosa si intende come instabilità della gleno-omerale.
L’architettura ossea dell’articolazione gleno-omerale è spesso paragonata a quella di una pallina da golf e relativo supporto (tee) (fig. 1). Questa geometria offre un vantaggio funzionale consentendo un ampio arco di movimento, ma conferisce anche
Incidenza
In effetti, l’incidenza dell’instabilità traumatica della spalla è stata segnalata pari all’1,7% nella popolazione comune (Boone e Arciero 2010). Di gran lunga il tipo più comune di instabilità gleno-omerale è la dislocazione anteriore, che rappresenta oltre il 90% di tutte le dislocazioni della spalla, le posteriori sono del 2-5% (Steinmann 2003). Quest’ultimo dato, secondo la letteratura, potrebbe essere sottovalutato a causa della mancanza sia di consapevolezza che di esperienza da parte dei medici. Infatti, uno studio recente (Song 2015) suggerisce che le instabilità posteriori rappresentino fino al 24% di tutti i pazienti giovani e attivi trattati chirurgicamente per instabilità della spalla, che è molto più alta della prevalenza del 5% spesso menzionata in letteratura
Instabilità Posteriore
All’inizio dell’indagine, il meccanismo della instabilità posteriore era semplicemente ritenuto la controparte dell’instabilità anteriore. In seguito, questo paradigma è stato contestato da diversi ricercatori, che hanno descritto l’instabilità della spalla posteriore come una condizione di lesione a se stante (Ovesen e Nielsen 1986).
Generalmente, la dislocazione della spalla posteriore è stata descritta nell’impostazione di elevazione in avanti di 90 °, adduzione e rotazione interna dell’omero (Rockwood 1984). Queste instabilità non sono delle complete lussazioni ma sub lussazioni, accoppiate a instabilità multidirezionali.
La lesioni di Kim (Kim et al. 2004) altro non è che una lesione di Bankar posteriore (distacco del cercine e detensione del capsulo-legamentosa). Presumibilmente, l’omero si disloca posteriormente attraverso la rottura del fascio posteriore del legamento gleno-omerale inferiore (IGHL) o posteriore- inferiormente attraverso la rottura dell’intero IGHL (Blasier et al 1997). Sfortunatamente, l’esatto meccanismo biomeccanico dell’instabilità della spalla posteriore non è stato ancora ben compreso o descritto fino ad oggi.
Stabilità passiva-attiva
L’articolazione gleno-omerale si basa su una complessa rete di strutture statiche e dinamiche che aiutano a stabilizzare l’articolazione. Il compromesso di queste strutture porta alla dislocazione e spesso all’instabilità ricorrente. Le strutture che forniscono stabilità statica all’articolazione gleno-omerale comprendono la congruenza della testa omerale e della glenoide, il labbro glenoideo, i legamenti gleno-omerali che circondano l’articolazione e la pressione intra-articolare negativa arruolate (Lippitt e Matsen 1993).
Gli stabilizzatori dinamici sono principalmente muscolari inclusi nella cuffia dei rotatori, che fornisce un effetto stabilizzante compressivo, il tendine della testa lunga del bicipite e muscoli che stabilizzano la scapola.
Il cercine glenoideo e le strutture legamentose sono fondamentali per la stabilità gleno-omerale. Solo un quarto della testa dell’omero è in contatto con la glenoide in qualsiasi punto durante il raggio di movimento della spalla [Campbell 2008]. Il cercine ha la funzione di approfondire la cavità glenoidea, aumentare il contatto omerale, prevenire il rollback della testa dell’omero e funge da sito di attacco per le strutture legamentose (Matsen 1991).
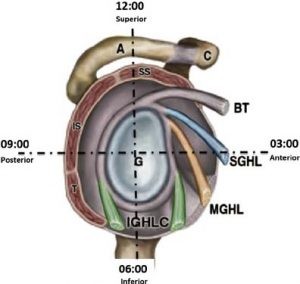
I legamenti responsabili della stabilità gleno-omerale (fig. 2) comprendono il legamento gleno-omerale superiore (SGHL), il legamento gleno-omerale medio (MGHL) e il legamento gleno-omerale inferiore (IGHL). Il più importante dei tre è l’IGHL, che è la restrizione primaria alla sublussazione antero-inferiore della testa dell’omero quando la spalla viene abdotta a 90 ° ed extruotata.
Il SGHL è il principale vincolo alla sublussazione inferiore e posteriore della testa dell’omero quando la spalla è addotta o neutra (O’Brien 1995).
Il MGHL si oppone alla sublussazione anteriore nella condizione neutra e lieve abduzione della spalla.
Meccanismo Traumatico
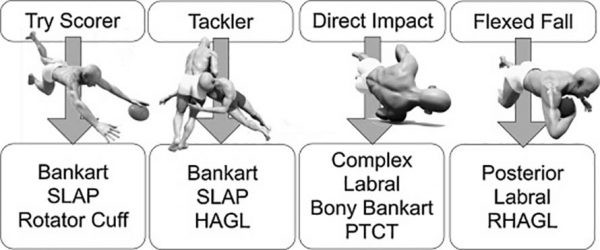
Il meccanismo più comune di trauma che causa una lussazione antero-inferiore è con la spalla iper abdotta ed extraruotata (una caduta su un braccio disteso) (fig. 3). In questa posizione, l’IGHL è la principale restrizione alla traslazione anteriore-inferiore della testa dell’omero.
Durante questo meccanismo traumatico della lussazione, anche nelle lussazioni incomplete (sub lussazione) [Owens et al. 2010], è stato riportato fino al 90% la lesioni del cercine e del IGHL (lesione di Bankart). Le recidive allungano ulteriormente queste strutture legamentose predisponendo ad ulteriori episodi.
Oltre alle strutture capsulo-legamentose anche la componente muscolare ha un ruolo nella stabilizzazione dell’articolazione gleno-omerale.
Ruolo del sottoscapolare
Uno dei primi studi che attribuisce alla lesione del sottoscapolare la causa primaria, più che le strutture capsulo-legamentose, dell’instabilità della gleno-omerale è di Symeonides ed è datato 1976.
In uno studio, più o meno dello stesso periodo, in cui sono stati valutati 36 reperti cadaverici di spalle (Turkel er al 1981), gli Autori arrivano alla conclusione che a zero gradi di abduzione, il muscolo sottoscapolare stabilizza l’articolazione in larga misura; a 45° di abduzione, il sottoscapolare, il legamento gleno-omerale medio e le fibre antero-superiori del legamento gleno-omerale inferiore forniscono stabilità; quando la spalla si avvicina a 90° di abduzione, solo il legamento gleno-omerale inferiore previene la lussazione durante la rotazione esterna.
Dello stesso parere sono Ovesen e Nielsen (1985), i quali riscontrano, analizzando 10 reperti cadaverici di spalla, che il sottoscapolare presenta un’azione stabilizzatrice solo al di sotto dei 30° di abduzione.
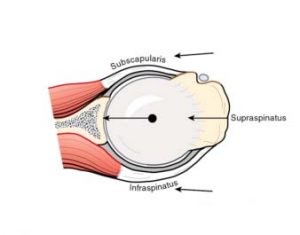
Il motivo di questo comportamento è abbastanza intuitivo, con la spalla in condizione neutra, quale quella che si vede nei tagli assiali RMN di spalla (fig. 4) o in radiografie A-P standard (fig. 5) il sottoscapolare è posizionato anteriormente la testa omerale in linea con il LGHM, creando in apparenza un solido contenimento. Ma come abbiamo precedentemente riportato le lussazioni gleno-omerali, di solito, non avvengono con il braccio addotto ma abdotto ed extraruotato. Con la spalla in abduzione cambia completamente il rapporto tra sottoscapolare e testa omerale. Come si può notare dall’immagine in figura 6 durante l’abduzione ed extrarotazione il sottoscapolare si sposta cranialmente alla testa omerale, lasciando completamente libera la via di traslazione antero-inferiore.
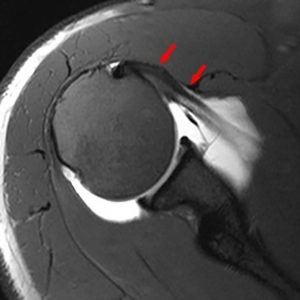 fig. 4 – taglio assiale RMN dove le frecce rosse mettono in evidenza la posizione del tendine del muscolo sottoscapolare rispetto alla testa omerale
fig. 4 – taglio assiale RMN dove le frecce rosse mettono in evidenza la posizione del tendine del muscolo sottoscapolare rispetto alla testa omeraleInoltre, di solito questo ipotetico “muro anteriore” (termine utilizzato in chirurgia quando si reinserisce il cercine e si ritensiona la struttura capsulo-legamentosa) creato dal sottoscapolare non ha una logica biomeccanica. Di solito per facilitare la comprensione di questo, dal mio punto di vista erroneo modello meccanico, si usa il paragone con l’amaca.
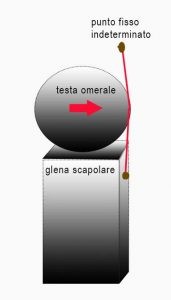
L’amaca per funzionare deve essere sospesa a strutture estranee a chi si distende (due alberi o una trave). Il modello, quindi, funzionerebbe perfettamente se entrambe le inserzioni del sottoscapolare non fossero sulla testa omerale ma su un punto indeterminato (inesistente) lateralmente la testa omerale (fig.7).
Il retto femorale, nel nostro corpo è un esempio di questo tipo di contenimento per la testa del femore, infatti l’inserzione a valle è sulla tibia tramite e a monte sulla spina antero inferiore dell’iliaco.
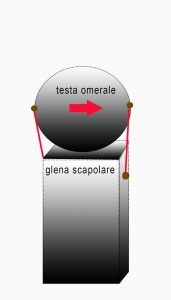
Se il modella amaca non è consono, il modello meccanico più corretto è quella di una sfera su un piedistallo (fig. 8), volendo si può traslare tutto orizzontalmente inserendo come forza de turbante l’equilibrio non più la gravità ma forze esterne antero-posteriore. Se la sfera sta rotolando/scivolando in una direzione, dove va ancorata una corda per limitare/bloccare questo movimento, dallo stesso lato o dal lato opposto? Io non avrei dubbi.
Riportato il modello esemplificativo delle due figure precedenti alla situazione della spalla (fig. 9), la trazione del sottoscapolare dove trascinerebbe la testa in avanti o indietro?
E’ ovvio che la migliore stabilità fisiologica si ottiene mediante la contrazione contemporanea del sottoscapolare e del sottospinato/piccolo rotondo (Pagnanai et al. 1994; Lugo et al. 2008), ma nella instabilità anteriore se dovessimo rinforzare uno dei due sistemi quale sarebbe più appropriato?
In questa logica andrebbe inserito anche la stabilizzazione passiva delle strutture capsulo-legamentose. Il sottoscapolare potrebbe avere un’azione di stabilizzazione anteriore
solo quando le strutture capsulari posteriori, venendo messe in tensione durante l’intrarotazione, ne blocchino il movimento. In questo modo è come se il tendine del sottoscapolare prenda inserzione fascialmente sul bordo posteriore della glena. Stiamo sempre parlando di una biomeccanica con il braccio addotto, posizione che normalmente non comporta pericoli per la stabilità di questa articolazione.
Biomeccanica dell’instabilità posteriori
Se per l’instabilità anteriore i dubbi su quale muscoli rinforzare sono limitati, cosa diversa sono le instabilità posteriori. Per le instabilità posteriori, la eziopatogenesi non è l’opposto delle anteriori. Infatti la posizione traumatica più frequente non è la massima estensione – intrarotazione, ma la flessione a circa 90° (vedi fig. 3). In questa posizione l’infraspinato e il piccolo rotondo sono realmente situati posteriormente in asse con la testa omerale e potrebbero, non fare da barriera (modello amaca) ma determinare un vettore di spinta anteriore.
Per Pollack e Bigliami (1993) le instabilità posteriori vanno trattate rinforzando l’infraspinato, il piccolo rotondo e deltoide posteriore. Ma stiamo parlando di un lavoro di 26 anni fa e le attuali evidenze non supportano queste indicazioni.
I muscoli della cuffia, per quanto siano tutti attivi in qualsiasi movimento della spalla, esistono delle predominanze in base alla direzione del movimento.
Stabilizzazione muscolare: cosa dice la letteratura
Sull’argomento sono molto espliciti 4 lavori (Wattanaprakornkulet al. 2011A; Wattanaprakornkulet al. 2011B; Wattanaprakornkulet al. 2011C; Rathi et al. 2016)
Negli studi di Wattanaprakornkulet al. (2011A; 2011B) effettuati valutando nei soggetti sani l’attivazione elettromiografica durante il movimento di flesso estensione della spalla in posizione ortostatica e distesa prona. Durante l’estensione, sottoscapolare e grande dorsale sono stati attivati a livelli più alti rispetto alla flessione; durante la flessione, sovraspinato, sottospinato, deltoide, trapezio e dentato anteriore erano maggiormente attivati rispetto all’estensione. Inoltre, il modello di attività in ciascun muscolo non variava a seconda del carico. Questi risultati supportano l’ipotesi che durante la flessione e l’estensione i muscoli della cuffia vengano reclutati in modo specifico per prevenire la potenziale traslazione della testa dell’omero antero-posteriore causata da muscoli che producono una coppia di forza.
Questi risultati sono coerenti con il ruolo specifico della direzione di stabilizzazione dei muscoli della cuffia dei rotatori. Durante la flessione, infatti, i muscoli rotatori posteriori (infraspinato e piccolo rotondo) erano più attivi rispetto ai muscoli anteriori (sottoscapolare); per gli Autori tale attivazione serve a contrastare la traslazione anteriore causata dai muscoli flessori. Viceversa durante l’estensione era presente una maggiore attivazione del sottoscapolare per contrastare la traslazione posteriore causata dai muscoli estensori.
I un altro studio, sempre dello stesso gruppo di Autori (Wattanaprakornkulet al 2011C), sono stati indagati alcuni esercizi utilizzati per i programmi di riabilitazione della spalla. In modo specifico gli esercizi di panca (bench press) e di trazioni (row) i quali reclutano i muscoli della cuffia nel loro ruolo di stabilizzatori dell’articolazione gleno omerale. Questi esercizi offrono un metodo più funzionale per rieducare il ruolo di stabilizzatori di questi muscoli rispetto agli esercizi di rotazione pura più comunemente usati. Analogamente agli esercizi di extra e intra rotazione della spalla, gli esercizi di panca e di row possono reclutare in maniera adeguata, rispettivamente l’infraspinato e il sottoscapolare. Gli Autori giustificano la maggiore attivazione dell’infraspinato nel gesto della panca per contrastare lo scivolamento anteriore della testa omerale; mentre la maggiore attivazione del sottoscapolare nel row per contrastare lo scivolamento posteriore. Gli esercizi di panca e vogatore, a differenza degli esercizi di rotazione pura, non solo rafforzano specificamente questi muscoli della cuffia, ma allenano anche la coordinazione necessaria per consentire loro di rispondere alle forze potenzialmente destabilizzanti generate dalla flessione ed estensione prodotte dai grandi muscoli omero toracici.
In un altro lavoro (Rathi et al. 2016), molto più specifico a riguardo dell’azione dei muscoli intra ed extrarotatori sulla traslazione della testa omerale nella glena, misurata con l’ecografia, indotta da una forza esterna. Le conclusioni sono state che, sebbene la contrazione di qualsiasi muscolo della cuffia dei rotatori portasse a una riduzione della traslazione, esistevano differenze tra la quantità di traslazione limitata dai muscoli della cuffia anteriore e posteriore in risposta alle forze di traslazione anteriore e posteriore, indicando che la loro attività era direzione specifica.
Ad esempio, quando la forza di traslazione è stata applicata nella direzione postero-anteriore, l’attivazione isometrica dei muscoli della cuffia posteriori (extrarotatori) hanno limitato maggiormente la traslazione rispetto agli anteriore (intrarotatori). Al contrario, quando la forza di traslazione veniva applicata nella direzione posteriore, l’esecuzione contemporanea di una intrarotazione isometrica riduceva il movimento della testa omerale in posteriorità.
Pur se nelle instabilità posteriori permangono dei dubbi, le evidenze sono maggiori nel ricondurre alle strutture muscolari anteriori della cuffia (sottoscapolare) il ruolo maggiore di stabilizzazione.
Utilizzando dei protocolli dove non è presente un rinforzo su un piano isolato di questi muscoli, ma un lavoro globale con dei movimenti pliometrici che si avvicinano progressivamente a quelli a rischio, come il protocollo Derby Shoulder Instability Programme (Bateman et al. 2015), non è importante starsi a chiedere su quale muscolo concentrare la propria attenzione.
Bibliografia
Bateman M, Smith BE, Osborne SE, Wilkes SR. Physiotherapy treatment for atraumatic recurrent shoulder instability: early results of a specific exercise protocol using pathology-specific outcome measures. Shoulder Elbow. 2015 Oct; 7(4): 282–288.
Blasier RB, Soslowsky LJ, Malicky DM, Palmer ML. Posterior glenohumeral subluxation: active and passive stabilization in a biomechanical model. J Bone Joint Surg Am. 1997;79:433–440
Boone JL, Arciero RA. Management of failed instability surgery: how to get it right the next time. Orthop Clin North Am. 2010;41(3):367–379
Campbell WC, Canale ST, Beaty JH. Campbell’s operative orthopaedics. 11. Philadelphia: Mosby/Elsevier; 2008.
Kim SH, Ha KI, Yoo JC, Noh KC. Kim’s lesion: an incomplete and concealed avulsion of the posteroinferior labrum in posterior or multidirectional posteroinferior instability of the shoulder. Arthroscopy. 2004 Sep;20(7):712-20.
Lippitt S, Matsen F. Mechanisms of glenohumeral joint stability. Clin Orthop Relat Res. 1993;291:20–28
Lugo R, Kung P, Ma C.B. Shoulder biomechanics. European Journal of Radiology 2008; 68, 16–24.
Matsen FA, 3rd, Harryman DT, 2nd, Sidles JA. Mechanics of glenohumeral instability. Clin Sports Med. 1991;10(4):783–788.
O’Brien SJ, Schwartz RS, Warren RF, Torzilli PA. Capsular restraints to anterior-posterior motion of the abducted shoulder: a biomechanical study. J Shoulder Elbow Surg. 1995;4(4):298–308
Ovesen J, Nielsen S. Anterior and posterior shoulder instability. A cadaver study. Acta Orthop Scand. 1986;57:324–327
Ovesen J, Nielsen S. Stability of the shoulder joint. Cadaver study of stabilizing structures. Acta Orthop Scand. 1985 Apr;56(2):149-51.
Owens BD, Nelson BJ, Duffey ML, et al. Pathoanatomy of first-time, traumatic, anterior glenohumeral subluxation events. J Bone Joint Surg Am. 2010;92(7):1605–1611
Pagnanai M, Warren R, Tenn, N. Stabilizers of the glenohumeral joint. Journal of Shoulder and Elbow Surgery 1994: 3, 173-190.
Pollock RG, Bigliani LU. Recurrent posterior shoulder instability. Diagnosis and treatment. Clin Orthop Relat Res. 1993:85–96
Rathi S, Taylor NF, Green RA. The effect of in vivo rotator cuff muscle contraction on glenohumeral joint translation: An ultrasonographic and electromyographic study. J Biomech. 2016; 8;49(16):3840-3847.
Rockwood CA. Posterior dislocation of the shoulder. Philadelphia: JB Lippincott: Rockwood, C.A., Green, D.P; 1984
Song DJ, Cook JB, Krul KP, et al. High frequency of posterior and combined shoulder instability in young active patients. J Shoulder Elbow Surg. 2015;24:186–190
Steinmann SP. Posterior shoulder instability. Arthroscopy. 2003;19 Suppl 1:102–105.
Symeonides PP. The significance of the subscapularis muscle in the pathogenesis of recurrent anterior dislocation of the shoulder. J Bone Joint Surg Br. 1972 Aug;54(3):476-83.
Turkel JL,Pania M W, Marshall JL, Girges FG. Stabilizing mechanism preventing an- terior dislocations of the glenohumeral joint. J. Bone Joint Surg1981;63-A, 1208-1217.
Wattanaprakornkul D, Cathers I, Halaki M, Ginn K. The rotator cuff muscles have a direction specific recruitment pattern during shoulder flexion and extension exercises. Journal of Science and Medicine in Sport 2011B;14, 376-382.
Wattanaprakornkul D, Halaki M, Cathers I, Ginn KA. Direction-specific recruitment of rotator cuff muscles during bench press and row. J Electromyogr Kinesiol. 2011C;21(6):1041-9.
Wattanaprakornkul D, Halaki M, Boettcher C, Cathers I, Ginn KA. A comprehensive analysis of muscle recruitment patterns during shoulder flexion: an electromyographic study. Clin Anat. 2011A Jul;24(5):619-26.